di BEATRICE BARDELLI – Il dottor Eugenio Serravalle, pediatra, è presidente dell’Associazione di Studi e Informazione sulla Salute
Il dottor Eugenio Serravalle è pediatra, esercita la professione a Pisa, ed è presidente dell’Associazione di Studi e Informazione sulla Salute. AsSIS è costituita da un gruppo di medici con professionisti che lavorano per la prevenzione, la difesa e la cura delle persone conservando una posizione di piena autonomia nei confronti di qualsiasi ente o gruppo di interessi che possa orientare la ricerca medica. Il dottor Serravalle svolge anche attività di consulenza sulla alimentazione, è stato responsabile di progetti di educazione alimentare (Comune di Pisa, Asili nido e scuole materne di Uliveto Terme, Nodica, Calci, “Il girotondo” e “Il Nido d’ape” di Pisa). Figura di riferimento a livello nazionale, è stato audito dalle Commissioni Sanità, Affari sociali, Affari Costituzionali di Camera e Senato. E’ stato relatore in numerosi convegni e conferenze sul tema delle vaccinazioni pediatriche e dell’alimentazione. E’ autore di diversi libri, tra cui possiamo citare: Bambini Supervaccinati, Alla ricerca del rischio minore, Coronavirus, NO! Non è andato tutto bene! (edizioni Il leone verde). Nel suo blog interattivo sono pubblicati i video di alcuni suoi interventi in convegni nazionali e articoli sul tema della prevenzione, dell’attenzione, cura e salute in età pediatrica.
Lei è uno dei sei autori del documento “ Vaccinazione antinfluenzale: che cosa dicono le prove scientifiche”. Perché avete deciso di scriverlo proprio ora durante la pandemia del Coronavirus e quale scopo vi proponete? Vaccinare in modo indiscriminato anziani, gravide, bambini e sanitari può risultare più dannoso che utile? Temendo una seconda ondata della pandemia in autunno, il governo sembra orientato verso l’obbligatorietà del vaccino antinfluenzale per alcune categorie di persone, anziani e personale sanitario. Esistono prove scientifiche che ne dimostrano i benefici?
SERRAVALLE – Abbiamo pensato di fare il punto sulle conoscenze scientifiche riguardo alla vaccinazione antinfluenzale quando abbiamo appreso che la regione Lazio aveva stabilito l’obbligo vaccinale per ultra65enni e personale sanitario. Eravamo già stati stimolati ad intraprendere questa riflessione leggendo le raccomandazioni di eseguire il vaccino in previsione della seconda ondata (che nessuno può realisticamente prevedere) di Codiv-19, per facilitare la diagnosi differenziale tra le due malattie. Una affermazione che, in base alle prove da noi raccolte, non ha alcuna evidenza. Ad oggi le ricerche più valide su anziani dimostrano la sua utilità solo in cardiopatici in fase attiva, mentre per non cardiopatici le prove non mostrano una tendenza favorevole. Lo stesso sembra valere per la vaccinazione indiscriminata di gravide e bambini. Anche per i sanitari mancano prove valide di benefici netti, e comunque un obbligo non sembra compatibile con l’ordinamento vigente.
L’obbligatorietà vaccinale per gli adulti è compatibile con l’ordinamento giuridico vigente in Italia? Sarebbe costituzionale? Questo obbligo esiste in altri paesi europei?
La sentenza n. 258/94 (Corte Costituzionale 1994) della Corte Costituzionale spiega che le leggi che prevedono l’obbligatorietà delle vaccinazioni sono compatibili con l’art. 32 della Costituzione alle tre condizioni indicate: a) “se il trattamento sia diretto non solo a migliorare o a preservare lo stato di salute di chi vi è assoggettato, ma anche a preservare lo stato di salute degli altri”; b) se vi sia “la previsione che esso non incida negativamente sullo stato di salute di colui che vi è assoggettato, salvo che per quelle sole conseguenze, che, per la loro temporaneità e scarsa entità, appaiano normali di ogni intervento sanitario e, pertanto, tollerabili”; c) se nell’ipotesi di danno ulteriore alla salute del soggetto sottoposto al trattamento obbligatorio – ivi compresa la malattia contratta per contagio causato da vaccinazione profilattica – sia prevista comunque la corresponsione di una “equa indennità” in favore del danneggiato (cfr. sentenza 307 cit. e v. legge n. 210/1992).
Alla luce di una valutazione dei dati prima esposti riesce difficile parlare di legittimità costituzionale, dato che già al punto a) la condizione non è dimostrata, se ci si riferisce a esiti di salute importanti: polmoniti, ricoveri per malattie respiratorie o circolatorie o ricoveri totali, mortalità. Infatti, se si ragiona sui quattro RCT disponibili riferiti ad anziani sani o in condizioni croniche stabili (cioè non con sindrome coronarica acuta) ecco i risultati del pooling: somma dei morti totali nei quattro RCT su anziani: vaccinati 1,11% (47 morti/4.217 partecipanti); placebo 1,07% (33 morti/3081 partecipanti)
Se invece si guarda al più grande e recente studio osservazionale (Anderson et al. 2020), l’unico a nostra conoscenza con un disegno innovativo che lo rende più vicino a un RCT pragmatico ecco i risultati. Le stime puntuali migliori degli effetti netti considerati mostrano nei vaccinati: +0,6 casi di polmonite e influenza ogni 10.000 anziani; +2,3 ricoveri per malattie respiratorie; +5,1 ricoveri per malattie circolatorie; +1,1 morti totali. Se tali stime puntuali formulate per Inghilterra e Galles nei vaccinati per ricoveri (+9,1 ogni 10.000) e per mortalità totale (+1,1 ogni 10.000) fossero proiettate su una popolazione di ~13,8 milioni di anziani (in riferimento, ad esempio al n. di anziani in Italia), tale popolazione registrerebbe ogni anno ~12.500 ricoveri in più e ~1.500 morti in più rispetto alla strategia di non vaccinare, come miglior stima puntuale, anche se gli intervalli di confidenza non consentono di parlare di significatività.
Si può dunque dimostrare la condizione a) prevista dalla Corte: cioè che la vaccinazione di tutti sia diretta a preservare lo stato di salute degli altri è di fatto non riscontrata.
Per l’antinfluenzale di donne gravide abbiamo altri 4 RCT, con popolazioni numericamente bilanciate, e il loro pooling mostra nella prole delle vaccinate (rispetto ai gruppi di controllo) un eccesso complessivo di 24 morti, e pure un eccesso di eventi avversi gravi, che nel RCT più grande è di 48 eventi gravi in più, con significatività statistica. Per le gravide dunque saltano le condizioni a) e b) poste dalla Corte Costituzionale, altro che “migliorare o a preservare lo stato di salute di chi vi è assoggettato, ma anche … degli altri”. Per i bambini valgono come minimo i dubbi posti dall’unico RCT esistente sull’interferenza virale di Cowling. Nei successivi 9 mesi (dunque con follow-up molto più lungo di quello dei correnti RCT sull’immunogenicità dei vaccini, che spesso si limitano a poche settimane di follow-up dopo la somministrazione), i bambini sono risultati più protetti rispetto all’influenza (30 influenze stagionali in meno rispetto al placebo), ma hanno avuto un eccesso significativo di altre infezioni virali confermate virologicamente (+302 altre infezioni da virus non influenzali). Fino ad eventuali altri RCT di segno diverso che ne ribaltino i risultati, questo RCT mette in dubbio l’opportunità dell’antinfluenzale in età pediatrica.
Come si vede, se le informazioni fornite ai Tribunali fossero basate sui dati dagli studi più validi, le condizioni per l’obbligatorietà non sarebbero riconosciute. L’obbligatorietà vaccinale per gli anziani alleggerirebbe il “carico assistenziale” e farebbe risparmiare il sistema sanitario nazionale? (esempio Regno Unito).
I dati sopra citati, le stime formulate per Inghilterra e Galles nei vaccinati per ricoveri, (+9,1 ogni 10.000) e per mortalità totale (+1,1 ogni 10.000) proiettate su una popolazione di ~13,8 milioni di anziani, dimostrano che tale popolazione registrerebbe ogni anno ~12.500 ricoveri in più e ~1.500 morti in più rispetto alla strategia di non vaccinare) indicano con chiarezza che non è corretto ritenere che la vaccinazione “alleggerirebbe il carico assistenziale”. In realtà le migliori prove ad oggi disponibili mostrano che il carico assistenziale nei confronti degli anziani non ne sarebbe affatto ridotto.
E’ possibile distinguere rapidamente una sindrome influenzale da una forma iniziale di Covid-19?
Non è possibile distinguerle in base ai sintomi clinici, almeno nelle fasi iniziali. È chiaro che in tale prospettiva, ai fini della diagnosi differenziale rispetto alla COVID-19, una riduzione irrilevante delle sindromi influenzali richiederebbe comunque un tampone. Il messaggio trasmesso dalla comunicazione mediatica è persino pericoloso, perché un vaccinato che lo recepisse in modo acritico potrebbe pensare che – se la vaccinazione “esclude un’influenza” – il suo primo raffreddore sia una COVID-19.
Esistono da tempo precise metodiche “RT-PCR” dette “multiplex” che consentono con un solo tampone orofaringeo o nasale di effettuare la diagnosi molecolare di molti diversi tipi di virus respiratori. Sono test maneggevoli, che in pochi minuti possono fornire un’indicazione diagnostica da confermare, almeno a campione, con test dotati di maggiore sensibilità e specificità. È auspicabile il potenziamento delle strumentazioni e metodologie diagnostiche di laboratorio, tra cui sarebbe molto importante disporre di test RT-PCR per effettuare in modo simultaneo la ricerca dei virus influenzali e SARS-CoV-2 nei tamponi. Oltretutto, non è infrequente una co-infezione tra SARS-CoV-2 e altri patogeni respiratori. Introducendo tali metodiche nel sistema diagnostico già collaudato per l’epidemia da SARS-CoV-2 si potranno discriminare in modo rapido ed efficace i casi in cui sussistano dubbi diagnostici. Tale approccio è molto più razionale e preciso rispetto al tentare diagnosi “per esclusione”, considerando se un soggetto sia vaccinato o meno per una delle tante possibili ipotesi diagnostiche.
In quale misura la vaccinazione antinfluenzale può essere efficace contro l’influenza e quante persone dovrebbero vaccinarsi per evitare una sindrome influenzale? Una vaccinazione su larga scala è l’unico mezzo a nostra disposizione per contenere un’epidemia influenzale o, in questo caso, il contagio da Coronavirus? Può produrre effetto gregge? Nel documento si insiste sulla distinzione da fare tra influenza, sindromi influenzali (ILI) e Covid-19. Quali sono le principali differenze?
Quanto all’argomento contingente che tale vaccinazione favorirebbe la diagnosi differenziale dalla COVID-19, i dati mostrano che è privo di fondamento. La seguente tabella riporta la proporzione di influenze vere rispetto al totale delle sindromi influenzali (clinicamente indistinguibili dalle influenze, e che le ricomprendono) in base ai dati del Ministero della Salute:
Casi di influenza, positivi ai virus influenzali, casi stimati di influenza (ipotesi massima)*
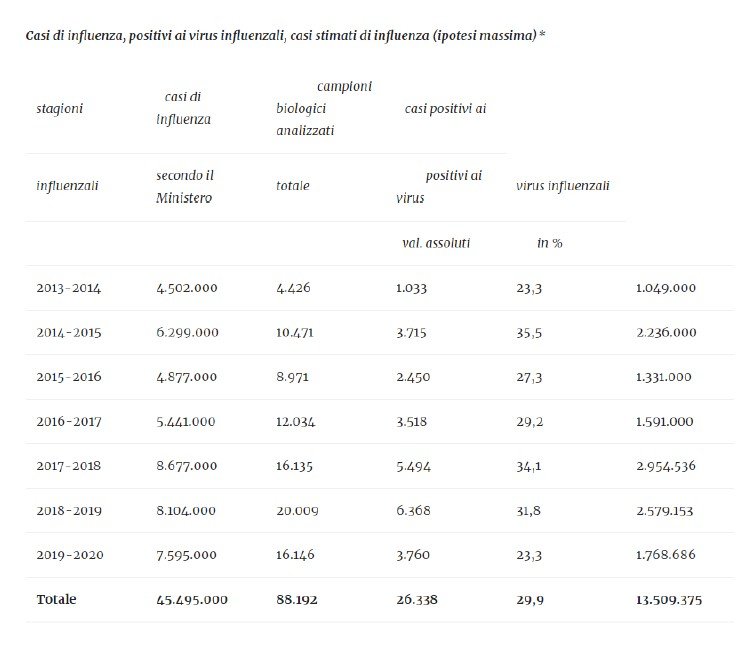
Il numero in evidenza che sintetizza la tabella ci dice che solo il 29,9% (meno di 1/3) delle malattie invernali chiamate “sindromi influenzali” (o “casi di influenza” nell’espressione ministeriale) sono influenze vere. L’efficacia media del vaccino antinfluenzale è stimata al 44% (Sah P et al: Proc Natl Acad Sci USA 2019), cioè il vaccino riesce a prevenire meno della metà dei casi di influenza vera. Il 44% del 29,9% è circa il 13%: questa è dunque la riduzione media di sindromi influenzali che si potrebbe sperare di ottenere da una vaccinazione generalizzata. Nella pratica, la riduzione attesa in Italia con l’estensione o l’obbligo vaccinale sarebbe verosimilmente inferiore a questo 13%, anche perché metà della popolazione anziana si vaccina già comunque ogni anno. Una riduzione così insignificante della probabilità che si tratti di influenza sarebbe del tutto priva di interesse nell’eventuale diagnosi differenziale tra sindromi infettive del tratto respiratorio e COVID-19.
Il presidente Mattarella, recentemente, ha detto che “libertà” significa “non fare ammalare gli altri”, offrendo un chiaro assist alla propaganda vaccinale. E’ scientificamente vero che chi si vaccina non fa ammalare gli altri?
Occorre uscire dall’ideologia e ragionare su dati scientifici. In base a questi, non ha senso continuare a estendere la vaccinazione universale degli anziani (aggiungendovi quella dei bambini, dei sanitari, delle gravide…). Infatti una vaccinazione antinfluenzale universale e indiscriminata potrebbe produrre effetti netti sfavorevoli a livello della comunità. È noto che i portatori di alcune patologie possono trarre giovamento dalla vaccinazione, ma questi dati confermano la necessità che la scelta vaccinale sia sempre ponderata a livello individuale. In definitiva, in base alle conoscenze più valide oggi disponibili, il bilanciamento tra rischi e benefici attesi da una vaccinazione antinfluenzale indiscriminata (o peggio addirittura obbligatoria) rischia di pendere dalla parte dei rischi e degli effetti dannosi. La Guida all’uso dei farmaci, prodotta dal Ministero della Salute, Direzione Generale dei Farmaci e dei Dispositivi Medici, sulla base del British National Formulary, 2003, paragrafo 14.4, pag. 517, recita: “dal momento che i vaccini antinfluenzali non controllano la diffusione della malattia, sono indicati solo nei soggetti ad alto rischio. (Ministero Salute 2003)” Anche la revisione Cochrane rileva l’assenza di prove che i vaccini prevengano la trasmissione virale.
Può spiegarci in che consiste la cosiddetta “ interferenza virale”?
C’è rischio di eccesso di altre malattie virali nei vaccinati contro l’influenza. Sul tema risulta disponibile un solo RCT, in 115 bambini(Cowling et al. 2012), randomizzati a una vaccinazione antinfluenzale o a un placebo. Nei successivi 9 mesi (dunque con follow-up molto più lungo di quello dei correnti RCT sull’immunogenicità dei vaccini, che spesso si limitano a poche settimane di follow-up dopo la somministrazione), i bambini sono risultati più protetti rispetto all’influenza (30 influenze stagionali in meno rispetto al placebo), ma hanno avuto un eccesso significativo di altre infezioni virali confermate virologicamente (+302 altre infezioni da virus non influenzali). Fino ad eventuali altri RCT di segno diverso che ne ribaltino i risultati, questo RCT mette radicalmente in dubbio l’opportunità dell’antinfluenzale in età pediatrica. Anche nello studio di coorte MoSAIC (Rikin et al. 2018) si è osservato lo stesso fenomeno su quasi 700 bambini: dopo la vaccinazione antinfluenzale c’è stato un aumento di malattie respiratorie acute causate da patogeni non influenzali rispetto ai soggetti non vaccinati, statisticamente significativo nel triennio considerato (HR corretto 1,65; IC 1,14-2,38). Un limite di questo studio è il follow-up limitato a 14 giorni post-vaccinazione, che non dà l’idea – come invece nel RCT (Cowling et al. 2018) sopra ricordato – di quale possa essere l’effetto netto a lungo termine della vaccinazione antinfluenzale sull’insieme delle malattie respiratorie acute.
Per altro, l’interferenza virale è stata rilevata anche in adulti (Wolff 2020). I vaccinati con antinfluenzale hanno mostrato meno influenze, e significativamente meno parainfluenze e infezioni da virus respiratorio sinciziale, ma un aumento significativo di infezioni da coronavirus (+36%, anche se non circolava ancora il SARS-CoV-2), da metapneumovirus (+56%) e dall’insieme dei virus non-influenzali (+15%), oltre a un aumento quantitativamente ancor maggiore di malattie respiratorie in cui non si è potuto identificare il patogeno (+59%). L’eccesso netto di patologie respiratorie nei vaccinati è risultato importante.
Ci sono prove da RCT (Studi randomizzati controllati) che la vaccinazione antinfluenzale dei bambini abbia più vantaggi che svantaggi? Ci sono prove da RCT che la vaccinazione antinfluenzale degli adulti sani comporti vantaggi sicuri e che quella delle gravide sia benefica per la prole?
Io parlerei piuttosto dell’efficacia della vaccinazione, se sei d’accordo. La vaccinazione stagionale è valutata sia per la sua efficacia teorica/potenziale (efficacy), misurata nella capacità di produrre anticorpi in condizioni controllate, sia per la sua efficacia pratica (effectiveness), misurata nella capacità di ridurre effettivamente l’influenza “sul campo”, tra i vaccinati rispetto ai non vaccinati. L’efficacia pratica di regola è più bassa di quella teorica per varie ragioni: la prevalenza di patologie simil-influenzali nel corso della stagione influenzale, la corrispondenza del vaccino commercializzato (in base a previsioni) con i tipi vaccinali effettivamente circolanti nella successiva stagione influenzale, i cambiamenti antigenici che lo stesso sottotipo di virus può presentare nel corso dell’inverno (drift/deriva, mutazioni minori e shift/cambi antigenici, con mutazioni maggiori).
C’è anche una teoria del “peccato originale” antigenico descritta per la prima volta proprio per il virus dell’influenza, che spiega la ridotta efficacia del vaccino in soggetti già immunizzati in precedenza, perché il sistema immunitario, benché sollecitato dal vaccino dell’anno in corso, nei già immunizzati si dirigerebbe anzitutto verso gli antigeni in comune con quelli di virus precedenti, perdendo quindi di specificità proprio verso il virus portatore delle mutazioni più recenti.
È stato documentato che l’efficacia della vaccinazione (EV) stagionale è maggiore tra le persone non vaccinate nei 5 anni precedenti. La serie storica dell’effectiveness della vaccinazione antinfluenzale negli USA è presentata dai CDC ed è illustrata nella tabella 2.1 (CDC 2020).
Tabella 2.1. Stime di efficacia pratica del vaccino per le stagioni influenzali 2004-2019 secondo i CDC USA (modificata).
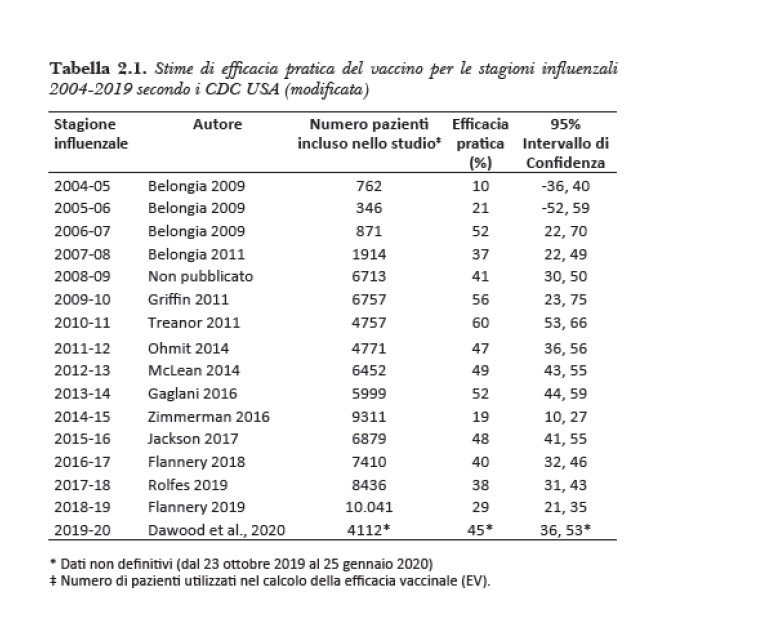
L’ISS ha effettuato una valutazione sull’efficacia pratica/sul campo dei vaccini (EV) antinfluenzali nelle stagioni 2010-2011 e 2011-2012 attraverso uno studio di tipo caso-controllo disegnato ad hoc e un altro utilizzando il metodo dello screening. I risultati ottenuti con entrambi i tipi di studio hanno messo in evidenza che i vaccini antinfluenzali per entrambe le stagioni, hanno conferito una protezione da moderata a bassa nei confronti dell’influenza confermata in laboratorio (EV aggiustata 32,5% nel 2010-2011 e 42% nel 2011-2012).
Sulla base di tutti gli studi validi disponibili, le Revisioni sistematiche Cochrane hanno calcolato il numero di persone che è necessario vaccinare (NNV) per evitare 1 caso di influenza e 1 di ILI. Le ILI non sono clinicamente distinguibili dalle influenze, e includono sia le patologie provocate da virus influenzali A e B, sia infezioni da altri microrganismi che danno sintomi analoghi (per cui la vaccinazione antinfluenzale, che è specifica per le influenze, ha di norma un’efficacia minore nel ridurre il più vasto e meno specifico insieme delle ILI).
Per i bambini (2-16 anni, 41 studi su oltre 200.000 partecipanti, con vaccini inattivati) il NNV è 5 per l’influenza confermata in laboratorio, ma 12 per le ILI.L’efficacia nella fascia 6-35 mesi sembra significativamente minore (Jefferson et al. 2018). Per gli adulti (16-65 anni, 52 studi su oltre 80.000 partecipanti) il NNV si situa tra 29 e 71. Per le gravide è 55 (Demicheli et al. 2018a). Per gli anziani (>65 anni, 8 studi su oltre 5.000 partecipanti) il NNV è 30 per evitare un’influenza, 42 per evitare una ILI (che include l’influenza) (Demicheli et al. 2018b). Come effetto pratico di una vaccinazione sembra più logico far riferimento alla riduzione attesa delle ILI, anziché a quella delle sole influenze, anche perché può accadere che le vere influenze si riducano, ma che l’insieme delle ILI non si riduca affatto .In una parte dei casi ciò può accadere per il fenomeno dell’interferenza virale.
E per quanto riguarda il personale sanitario?
L’idea che vaccinare il personale sanitario serva a proteggere i pazienti vulnerabili sembra intuitiva. In realtà le prove da revisioni sistematiche di RCT scarseggiano e non sono conclusive neppure nel contesto di lungodegenze per anziani , dove vi sono i pazienti più vulnerabili, che dovrebbero mostrare i vantaggi maggiori. La revisione sistematica Cochrane (Cowling et al. 2018) conclude: “L’offerta di vaccinazione antinfluenzale a personale sanitario che assista anziani in lungodegenze può avere effetto piccolo o nullo sull’influenza confermata in laboratorio (prove di bassa qualità). Programmi vaccinali per questi operatori probabilmente hanno un piccolo effetto sulle infezioni del tratto respiratorio inferiore (prove di qualità moderata), ma possono avere effetto piccolo o nullo sui ricoveri ospedalieri. Non è chiaro l’effetto sulla mortalità respiratoria o totale (prove di qualità molto bassa)”.
Uno degli argomenti invocati per rendere obbligatoria la vaccinazione del personale sanitario è anche il risparmio in giornate lavorative che si perderebbero per influenza, con il rischio di sguarnire servizi essenziali. Ma anche questo argomento è poco rilevante. Infatti i risultati, molto eterogenei, dei 4 RCT sul tema, metanalizzati nella revisione Cochrane su soggetti di 16-65 anni, sono minimi: la vaccinazione farebbe in media risparmiare ~4% di una giornata lavorativa (Cowling et al. 2018). Se la giornata fosse di 8 ore, cioè di 480 minuti, un risparmio medio della vaccinazione del 4% si tradurrebbe in meno di 20’ risparmiati una tantum (da cui andrebbe ulteriormente detratto il tempo di servizio, modesto in un ospedale, maggiore altrove, per spostarsi dalla propria sede operativa al punto di vaccinazione, oltre all’eventuale attesa di ricevere la prestazione e al tempo di inoculazione).
Si stanno studiando nel mondo circa 130 vaccini contro il Covid-19 ed è in atto una vera e propria corsa ad arrivare primi. Questo significa che il nuovo ceppo di Coronavirus è ormai noto e che i vaccini lo conterranno? Sentiamo parlare in questi giorni di vaccini “accelerati” o di vaccini “sicuri all’80%” da somministrare alla popolazione. La notizia ci inquieta. Che caratteristiche dovrebbe avere un vaccino per essere considerato sicuro?
Su questo non sono in grado di darti risposte certe, preferisco attendere la pubblicazione di dati.
Sono stati registrati effetti avversi dopo una vaccinazione antinfluenzale? Se sì, di che tipo?
Nel decidere provvedimenti di sanità pubblica generali, ancor più se vincolanti, la questione della sicurezza è cruciale. Una revisione sistematica Cochrane afferma che le prove disponibili relative alle complicanze determinate dalla vaccinazione sono di scarsa qualità, insufficienti o vecchie e non forniscono indicazioni chiare per la salute pubblica su sicurezza o efficacia dei vaccini antinfluenzali per gli anziani. I sistemi di farmacovigilanza anche in questo settore sono lasciati soprattutto alle segnalazioni “spontanee”, che sono del tutto insufficienti per evidenziare l’entità del fenomeno, come documentano i rapporti AIFA degli ultimi anni e i confronti con una sorveglianza attiva. Molto raramente, la vaccinazione antinfluenzale può provocare polmonite interstiziale e vasculite che potrebbero sovrapporsi ai danni da Covid-19; la durata media dell’intervallo tra vaccinazione e diagnosi di polmonite interstiziale è stata di 10 giorni (da 2 a 41). La vaccinazione non limita i suoi effetti, sia positivi che indesiderati, all’individuo che la riceve, ma è in grado di interferire con un più ampio ecosistema microbico: ad es. studi su bambini e adulti mostrano che la vaccinazione antinfluenzale può aumentare infezioni respiratorie da altri virus (interferenza virale).
Lo scorso 16 maggio è stata autorizzata l’immissione in commercio di un nuovo vaccino antinfluenzale “ad alto dosaggio”, “Efluelda” della ditta Sanofi, che vi lascia perplessi. Ci vuole spiegare perché?
Ogni anno, in base ai ceppi virali circolanti e all’andamento delle ILI nel mondo, il Global Influenza Surveillance Network dell’OMS, in collaborazione con i National Influenza Centres (NIC), aggiorna la composizione del vaccino antinfluenzale. Eufelda invece su 4 ceppi, contiene 3 ceppi diversi da quelli raccomandati dall’OMS per la stagione 2020-21. Contiene una quantità di antigene quattro volte maggiore rispetto al vaccino quadrivalente a dosaggio standard. Con un maggior rischio di effetti avversi rispetto ai vaccini a dosaggio normale. Quindi sia efficacia, sia sicurezza sono da dimostrare.
Esistono misure alternative al vaccino per limitare le infezioni respiratorie da Coronavirus e/o da influenza e sindrome influenzale?
Rendere più mirata (non universale) la vaccinazione antinfluenzale non significa lasciare le persone senza difese, e Sanità pubblica e cure primarie dovrebbero promuovere anche molte altre utili misure, comunque efficaci nel ridurre la possibilità di ammalarsi (anche in chi non potesse vaccinarsi o in coloro in cui il vaccino non funzionasse). Le misure igieniche raccomandate in occasione della pandemia da COVID-19 sono risultate molto efficaci anche per ridurre sindromi influenzali e altre malattie infettive respiratorie: lavare le mani spesso, insegnando a chiudere le leve dei rubinetti con l’avambraccio o il taglio della mano e sostituendo i rubinetti a manopola. In caso di indisponibilità, usare igienizzanti a base alcolica; fare uso di mezzi fisici di protezione e del distanziamento fisico, di efficacia documentata.restare a casa quando si è ammalati ed evitare l’uso improprio di antipiretici, per infezioni banali, poiché la febbre è un efficace meccanismo di difesa contro i patogeni. Un aumento di temperatura da 37° a 38° C può ridurre la moltiplicazione dei virus di oltre 90%, e per la maggior parte di loro un ulteriore aumento arresta la moltiplicazione. La soppressione della febbre facilita la trasmissione di comuni infezioni: ad es. vi è chi ha calcolato che nell’influenza stagionale sopprimere la febbre possa aumentare del 5% i casi di malattia e le morti nella popolazione. Evitare di toccarsi le mucose di occhi, naso e bocca; stare a distanza da persone malate o sospettate di avere in corso un’infezione respiratoria; far sì che siano altri a prendersi cura di persone malate che si pensa abbiano contratto sindromi influenzali in ambito familiare; incoraggiare buone misure preventive, quali coprire la bocca quando si tossisce o starnutisce (con un fazzoletto di carta o con l’incavo del gomito), evitare strette di mano e contatti diretti.
Altre misure utili possono essere queste. Non fumare ed evitare ambienti in cui si fuma, i fumatori sono più soggetti a infezioni, malattie e complicazioni respiratorie, anche da COVID-19. In caso di malattie infettive, evitare per quanto possibile antipiretici per trattare la febbre: potrebbero aumentare ed estendere la trasmissione delle infezioni associate. Adottare altre abitudini salutari: evitare lavoro eccessivo e assicurarsi un riposo adeguato, perché lo stress abbassa le difese. Mangiare e bere cibi salutari è di utilità dimostrata anche contro le infezioni (ad es. adottare un modello alimentare mediterraneo a base vegetale, ricco di cereali integrali , noci e frutta secca oleosa, frutta e verdura ; povero di carni rosse e lavorate; allattare a lungo al seno i bambini; praticare regolare esercizio fisico, evitando l’eccesso, per mantenere una funzionalità immunitaria ottimale. Evitare per quanto possibile ambienti chiusi e affollati nelle settimane in cui l’epidemia di influenza si verifica a livello locale, preferendo orari con poca affluenza, indossare mascherine in ambienti chiusi aperti al pubblico dove la distanza non si può mantenere .
Nelle conclusioni finali fate delle proposte concrete. Ce le vuole ricordare?
In base alla letteratura esaminata, la vaccinazione antinfluenzale, al di fuori di gruppi ad alto rischio con solide prove di benefici netti (anziani cardiopatici con malattia attiva), per la generalità di anziani, adulti e donne gravide, bambini e personale sanitario vi sono ancora sostanziali incertezze sul bilancio tra possibili benefici e danni. Le prove disponibili andrebbero vagliate in un confronto scientifico aperto anche ai contributi di posizioni scientifiche oggi di minoranza, secondo un nuovo modello epistemologico di scienza da affiancare alla “scienza normale”, che andrebbe utilizzato quando «i fatti sono incerti, i valori in discussione, gli interessi elevati e le decisioni urgenti» .
Pensiamo che aprire la discussione, con l’onere della prova, su “verità” date per scontate e paradigmi non sia un atteggiamento antiscientifico, anzi riteniamo che sia una condizione per lo sviluppo della scienza. Riteniamo che i rappresentanti politici abbiano la responsabilità di assicurare un ambiente antidogmatico favorevole a un dibattito scientifico libero, trasparente, esente da conflitti d’interessi, che metta un impegno razionale nel risolvere i problemi tenendo conto di priorità basate sui dati. Ad oggi, riteniamo che la vaccinazione antinfluenzale
- ha efficacia moderata nei confronti dell’influenza, ma non è efficace verso le ben più numerose sindromi influenzali da virus diversi da quelli dell’influenza
- in base ad alcuni studi potrebbe aumentare altre infezioni respiratorie (interferenza virale), comprese alcune da coronavirus (anche se mancano prove rispetto al SARS-CoV-2). Non è comunque stato chiarito se sia risultata associata a prognosi migliore negli affetti da COVID-19
- non consente di distinguere sindromi influenzali da forme iniziali di COVID-19, che richiedono comunque test diagnostici specifici
- se estesa come deciso da alcune Regioni, a fronte di un bilancio netto molto incerto tra benefici e danni, comporterebbe pesanti costi organizzativi, finanziari e disagi, in competizione con possibili usi molto migliori delle risorse corrispondenti.
Si chiede di rinunciare all’obbligo e una moratoria sull’estensione della vaccinazione, finché nuove ricerche valide, pragmatiche, indipendenti da interessi commerciali diano risposte basate sulle prove ai tanti interrogativi sollevati.
Beatrice Bardelli, giornalista, vive a Pisa dove si è laureata alla Facoltà di Lettere in Lingua e Letteratura tedesca (indirizzo europeo). Iscritta all’O.d.g. della Toscana dal 1985, ha collaborato con numerose testate tra le quali Il Tirreno, Paese Sera, Il Secolo XIX, La Nazione e L’Unione Sarda. Si è occupata di cultura, spettacoli – teatro e cinema, ambiente, politica, società e salute. Dal 2000 attivamente impegnata nelle lotte dei vari movimenti e comitati a difesa dell’ambiente e della salute, dell’acqua pubblica e contro il nucleare, collabora con la Rete per la Costituzione.

